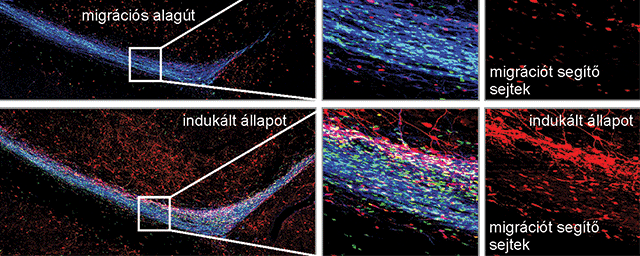
Jelentős eredmények születtek
A klinikai idegtudományi kutatások közül melyiket tekinti a legeredményesebbnek az elmúlt négy évből?
– A Nemzeti Kutatási, Fejlesztési és Innovációs Hivatal által támogatott nemzeti projekt klinikai pillérében öt pécsi klinikai csoport vett részt az elmúlt négy évben. Nagyon jó eredményeket értünk el a többi között a Parkinson-kór műtéti gyógykezelésében a mély agyi stimuláció (Deep Brain Stimulation) alkalmazásánál. 2005-ben végeztük az első ilyen eljárást, és mára túl vagyunk 400 műtéten. Ennek lényege, hogy azoknál a Parkinson-kórban szenvedő betegeknél, akiknél a gyógyszeres kezelés fokozatosan hatástalanná válik, vagy a pirulákkal való kezelés már nem hagyható abba, azonban az ebből fakadó mellékhatások teljesen elviselhetetlenek, műtéttel még kezelni lehessen. A beavatkozás során elektródákat ültetünk be a betegségért felelős agyi területekre, hogy azokat magasabb frekvenciájú elektromos stimulációval ingerelve meggátoljuk a kóros tünetekhez vezető „hálózati üzeneteiket”. A nagy eredményt most abban értük el, hogy pontosan kidolgoztuk és igazoltuk, mikor érdemes az érintett betegeknél ezt a műtétet elvégezni. Így nem az történik már, hogy a betegség egy olyan fázisában kezeljük a pácienst ezzel a modern, drága módszerrel, amikor már csak az életminőségén lehet javítani, de tulajdonképpen rokkant, leszázalékolt ember marad, hanem ennek köszönhetően számos betegnél sikerül elérni azt, hogy még a munkaképességét is meg tudja tartani a műtét segítségével. Ezzel a módszerrel pedig akár 15-20 évet is „nyerhet” a beteg. A kutatásaink eredményeként a nemzetközi protokoll is változni fog!
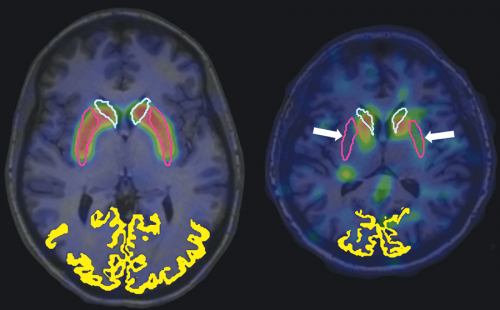 Bal oldalon egy egészséges, jobb oldalon pedig egy Parkinson-kórban szenvedő beteg agyi (úgynevezett dopaminerg) funkcióját ábrázoló diagnosztikus képet láthatunk (zöld-piros átmenet). Míg a világoskékkel körülhatárolt agyterületen az egészséges és a beteg személy agyi funkciója egyaránt normálisnak mondható, addig a rózsaszínnel körülhatárolt területen egyértelmű funkciózavar ábrázolódik a Parkinson-kórban szenvedő beteg esetén (fehér nyilakkal jelölt területek).
Bal oldalon egy egészséges, jobb oldalon pedig egy Parkinson-kórban szenvedő beteg agyi (úgynevezett dopaminerg) funkcióját ábrázoló diagnosztikus képet láthatunk (zöld-piros átmenet). Míg a világoskékkel körülhatárolt agyterületen az egészséges és a beteg személy agyi funkciója egyaránt normálisnak mondható, addig a rózsaszínnel körülhatárolt területen egyértelmű funkciózavar ábrázolódik a Parkinson-kórban szenvedő beteg esetén (fehér nyilakkal jelölt területek).Milyen más területen folytattak még kutatásokat?
– Jelentős támogatást kapott az elmúlt négy évben, és folytatjuk a NAP 2 programban is az epilepszia sebészeti kutatását. Azt tudni kell, hogy minden századik magyar együtt él ezzel a betegséggel, ami azt jelenti, hogy hazánkban százezer ember szenved epilepsziában. Persze tudni kell, hogy egy egészséges agy is reagálhat epilepsziás reakcióval, például egy fejet érő erős ütéstől, de ettől még nem epilepsziával élő ember. Ez egy tünetegyüttes, amelyet az idegrendszer megbetegedése válthat ki. Azaz az nevezhető epilepsziásnak, akinek többször ismétlődő, egymástól független rohamai (például rángógörcsös eszméletvesztés, tartós ködös tudatállapot) vannak. Mindez súlyosan befolyásolja az életminőséget is, hiszen egyebek között a beteg nem szerezhet jogosítványt, nem mehet egyedül mély vízbe, nem mászhat fára, nem biciklizhet, s nagyon sok foglalkozást nem is végezhet… Ráadásul akármennyire is jó a gyógyszerfejlesztés, a betegek közel egyharmada nem tehető rohammentessé. Azaz ma hazánkban legalább 20-25 ezren, de erősebb becslések szerint akár 30 ezren is lehetnek azok, akiknek a gyógyszeres kezelés mellett is vannak rohamaik. Valójában népbetegség gyakoriságú. Ebből kiindulva a kutatás során azokra a betegekre koncentrálunk, akiket gyógyszerrel semmilyen módon nem tudunk rohammentesíteni, viszont 25-30 százalékukat műtéttel esetleg teljesen meg lehetne gyógyítani, ha el tudjuk távolítani a rohamokozó gócot. Ez azért nagy szó, mert azok sem nevezhetők igazában gyógyultnak, akik jól reagálnak a gyógyszerekre, hiszen náluk is csak megakadályozzuk a rohamokat.
A NAP keretében végzett kutatás arra irányult, és abban értünk el eredményeket, hogy azokat a diagnosztikai módszereket javítottuk, amelyek alapján pontosabban ki tudjuk választani, hogy kiknek javasoljunk műtéti kezelést. Ehhez fejleszteni kellett a mágneses rezonanciás (MR) képalkotó módszereket, amelyeket aztán az operált betegeknél összehasonlítottunk az elektronmikroszkópos és más morfológiai vizsgálatokkal. Ezáltal tudjuk visszaigazolni, hogy azok az új diagnosztikus képalkotó módszerek, amelyeket alkalmazunk a betegek műtéti kiválasztására, valóban jók-e, helyes-e a hipotézisünk, érdemes-e a jövőben is folytatni ezt a koncepciót. Az eredmény pedig minket igazol, hiszen emelni tudtuk azoknak a gyógyszerrezisztens betegeknek a számát, akiket eddig nem lehetett műteni. A korábbi diagnosztikus módszerekkel nem tudtunk náluk egy olyan biztos diagnózist felállítani, ami alapján operálni lehetett volna őket.
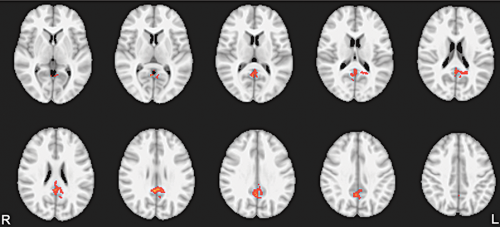 Parkinson-kór képalkotó (MR) vizsgálata: Azok az agyterületek láthatóak, amelyek Parkinson-kóros betegekben jobban aktiválódnak a fájdalmas ingerek feldolgozása során.
Parkinson-kór képalkotó (MR) vizsgálata: Azok az agyterületek láthatóak, amelyek Parkinson-kóros betegekben jobban aktiválódnak a fájdalmas ingerek feldolgozása során.Összegezve: a korábbiaknál pontosabban lehet előre jelezni a sebészi beavatkozások hatékonyságát, tehát az eddig teljesen reménytelen helyzetben lévő, gyógyszerekkel nem kezelhető betegek közül többeknek tudunk gyógyulási reményt adni! S természetesen szeretnénk, ha egyre többen lennének. Természetesen még el kell telnie néhány évnek, hogy teljesen igazolni tudjuk az eredeti hipotézist.
 Az MR vizsgálattal az agyi féltekei fehérállományban a víz mozgása nagyobb mértékű epilepsziabetegségben, mint egészséges emberekben annak ellenére, hogy a hagyományos mágneses rezonancia felvételeken eltérés nem látszik.
Az MR vizsgálattal az agyi féltekei fehérállományban a víz mozgása nagyobb mértékű epilepsziabetegségben, mint egészséges emberekben annak ellenére, hogy a hagyományos mágneses rezonancia felvételeken eltérés nem látszik. Lokalizáltan, a betegség gócpontjához közel, a hagyományos MR felvételeken normálisnak tűnő területen a víz mozgása nagyobb mértékű epilepsziabetegségben, mint egészséges alanyokban.
Lokalizáltan, a betegség gócpontjához közel, a hagyományos MR felvételeken normálisnak tűnő területen a víz mozgása nagyobb mértékű epilepsziabetegségben, mint egészséges alanyokban.Számos kiemelkedő eredményt hozott a program első fázisa. Mit vár a következő négy évtől?
– Jó pár klinikai eredmény született a NAP projektben, ami révén ma a magyar betegeket jobban tudjuk kezelni. Úgy, hogy közben egy kiváló, példaértékű, országosan együttműködő kutatás-fejlesztési hálózat épült ki. A további finanszírozásnak köszönhetően tovább működhet ez a kutatás-fejlesztési rendszer, amelynek társadalmi hasznosságára garancia az első periódus, amely során jelentős hozzáadott értékek születtek a napi gyógyítómunkához. Nagyon kiválónak tartom a Semmelweis Egyetemről például Arányi Zsuzsanna önálló kutatócsoportját. A perifériás idegek, tehát az idegszálak betegségeit vizsgálta ultrahanggal, ami egy nagyon új módszer, és rendkívül jó eredményekre jutott. Így e gyakori betegségek kezelését is sokkal jobban lehet majd tervezni. A hazai idegtudományok a nemzetközi versenyben igen jól állnak, ez egy erős magyar ágazat. Például a 2016-ban elhunyt Kertész Imre nagyon előrehaladott Parkinson-kórban szenvedett. A Nobel-díjas író annak ellenére, hogy Berlinben élt, gyógyszerbeállításra szívesen jött hozzánk! Bízom benne, hogy az új program is sikeres lesz!•
2018. január