Transzlációs kutatás az OKITI-ben
Mit jelent a transzlációs kutatás az intézetben?
− Intézetünkben a klinikai kutatás több évtizedes múltra tekint vissza, és a Nemzeti Agykutatási Program, a NAP keretében kapott jelentős támogatás országos szintű aktív szerepvállalást tesz lehetővé számunkra a transzlációs kutatásban. Az elméleti kutatók is tagjai a klinikai munkacsoportnak, így a beteggyógyítás során nyert adatokat közvetlenül felhasználhatjuk a kutatásban. Közösen dolgozunk azon, hogy új terápiás és új diagnosztikai eszközök jöhessenek létre, ami újszerű törekvésnek számít a kelet-közép-európai régióban.
Mi az epilepsziasebészet?
− A gyógyszeres kezelésre nem reagáló epilepsziás betegek esetében műtét előtti kivizsgálás során próbáljuk meg kideríteni, van-e olyan elváltozás az agyban, ami rohamokat válthat ki. Ha nem látható eltérés, akkor egyéb vizsgáló módszerekkel folytatjuk a keresést, és ha lokálisan indul az epilepszia, akkor annak ellenére is operálható, hogy nem látunk képalkotó vizsgálatokkal kimutatható elváltozást.
Milyen betegek kerülhetnek az osztályra?
− Évente hat-nyolcezer epilepsziás beteget gondozunk, kétharmaduknál gyógyszerrel megszüntethetők a rohamok, akiknél nem, azokat kivizsgáljuk. Intézetünkben működik az ország legnagyobb video-EEG monitorozó egysége. A Juhász Pál Epilepszia Központban napi 24 órában három ágyon folyhat az long-term video-EEG monitorizálás. Az antiepileptikus neuromodulációs eljárások azoknál a betegeknél jöhetnek szóba, akiknél a rohamok nem egy fókuszból indulnak, vagy nem lehet meghatározni a kiindulási helyet. Ez olyan neuropacemakerek beültetését jelenti, amelyek bizonyos agymagvakat vagy a X. agyideget magas frekvenciával stimulálva képesek csökkenteni a rohamok számát.
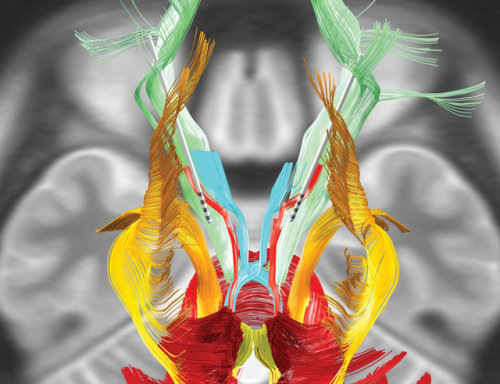 Mélyagyi stimulációs elektróda helyzete a thalamus magban, determinisztikus traktográfiával kirajzolt pályarendszerek kötött esszenciális tremorban szenvedő beteg esetében (illusztráció).
Mélyagyi stimulációs elektróda helyzete a thalamus magban, determinisztikus traktográfiával kirajzolt pályarendszerek kötött esszenciális tremorban szenvedő beteg esetében (illusztráció).Az epilepsziás rohamokat ezzel a módszerrel teljesen meg lehet szüntetni?
− Jelenleg olyan neuromoduláris eszköz még nem áll rendelkezésre, ami biztosan rohammentessé tenné a beteget, mivel az epilepszia egy olyan multifaktoriális idegrendszeri hálózati betegség, amelynek csak a megjelenése hasonló, de lehet, hogy különböző betegségek húzódnak meg a hátterében.
Mi a helyzet a Parkinson-kóros betegekkel?
− A mozgászavarok a másik terület, amivel foglalkozunk, ide tartozik a Parkinson-kór vagy az esszenciális tremor. Ezekben a betegségekben a gyógyszerekre nem reagáló betegek számára hatékony módszer a neuromoduláció. Neuropacemaker beültetésével szüntetjük meg a remegést például esszenciális tremor, vagy a mozgás megindításának nehézségét Parkinson-kór esetén. Az egyik leghatékonyabb terápia jelenleg a Parkinson-kór kezelésében a mélyagyi stimuláció.
 Az Apple-lel összefogott Abbott-St. Jude Medical, 2018-tól teljes test MR-kompatibilitást biztosító új mélyagyi stimulátora.
Az Apple-lel összefogott Abbott-St. Jude Medical, 2018-tól teljes test MR-kompatibilitást biztosító új mélyagyi stimulátora.Az utóbbi években számos innováció is megjelent ezen a területen, finomodtak az elektródák, ennek köszönhetően az adott agymag környezetében futó idegpályákat izoláltan tudjuk stimulálni, így a neuropacemakerek sokkal finomabban hangolhatók. A modern MRI-technológiával ma már nemcsak az agykérgi funkciókat, az agymagokat, hanem az agyon belül futó pályák hálózatát is meg tudjuk különböztetni, és intézetünk vezető szerepet játszik abban, hogy ezeket az új képalkotó eljárásokat bevezettük a betegellátásba mozgászavar műtéteknél.
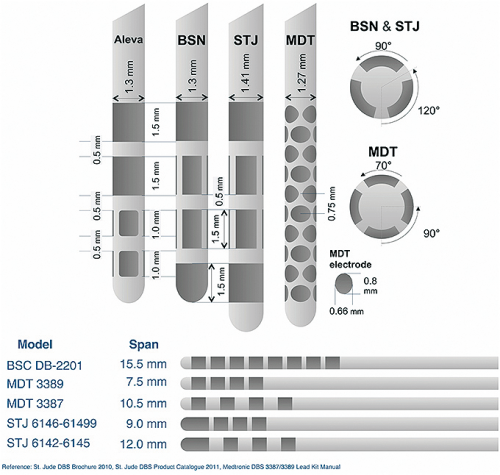 A legújabb, irányított stimulációt biztosító mélyagyi stimulációs elektródákkal izoláltan ingerelhetőek különböző idegrendszeri funkciókért felelős mélyagyi struktúrák. (Megjelent: Proceedings of the Third Annual Deep Brain Stimulation Think Tank: A Review of Emerging Issues and Technologies, Front. Neurosci., 06 April 2016 | https://doi.org/10.3389/fnins.2016.00119)
A legújabb, irányított stimulációt biztosító mélyagyi stimulációs elektródákkal izoláltan ingerelhetőek különböző idegrendszeri funkciókért felelős mélyagyi struktúrák. (Megjelent: Proceedings of the Third Annual Deep Brain Stimulation Think Tank: A Review of Emerging Issues and Technologies, Front. Neurosci., 06 April 2016 | https://doi.org/10.3389/fnins.2016.00119)A fájdalomterápia azt sugallja, hogy mindig van segítség.
− Elsősorban az idegrendszeri sérülésből eredő, gyógyszerekre rosszul reagáló krónikus fájdalmakkal foglalkozunk. Az elmúlt évek egészségipari fejlesztéseinek és a klinikai kutatásoknak köszönhetően izoláltan stimulálni tudjuk a perifériás idegeket, az ideggyököket, a gerincvelőt, az agykérget, és ezáltal megszüntetni vagy enyhíteni lehet az úgynevezett neuropátiás fájdalmat. A köztudatban még nem terjedt el a testbe építhető gyógyszeradagoló pumpák megjelenése, amivel a szájon át szedett terápiás dózis egy százaléka is elég ahhoz, hogy csillapítani tudjuk a krónikus fájdalmat vagy a gerincvelő-sérülés miatti görcsös állapotot.
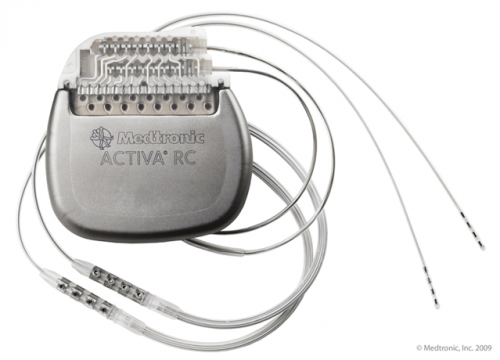 MR-kompatibilis, bőrön keresztül újratölthető neuropacemaker Parkinson-kór kezeléséhez.
MR-kompatibilis, bőrön keresztül újratölthető neuropacemaker Parkinson-kór kezeléséhez.Hányan jutnak hozzá ezekhez a kezelésekhez?
− Kevés beteg kerül specializált központba, ugyanez jellemző a mozgászavarral küzdő betegekre, de a gyógyszerrezisztens epilepsziára is. Európában és világszerte kevesebb mint húsz százalékuk jut el ilyen centrumokba. Magyarországon alig haladja meg a százat azoknak a betegeknek a száma, akikben gyógyszeradagoló pumpa implantátum van.
Mennyi ideig maradnak ezek a bionikai eszközök az emberi szervezetben?
− Akár a beteg egész életében. Természetesen a telep lemerül, és akkor ki kell cserélni, nagyjából 3-7 évente. De ma már vannak bőrön keresztül újratölthető telepek, amelyek 9-25 évig is működnek, csak arra kell figyelni, hogy rendszeresen feltöltse a beteg.
Intézetünkben a NAP keretében folyó kutatásaink fő témája az epilepszia, a másik nagy terület az Alzheimer-kór, melynek egyes fázisaiban megjelenhet epilepsziás aktivitás az agy bizonyos területein. A harmadik nagy terület az agyi erekben történő áramlás számítógépes modellezése, hogy képesek legyünk olyan áramlásdinamikát javító eszközöket fejleszteni, amelyek segítségével megelőzhetjük az agyvérzés bizonyos formáit.
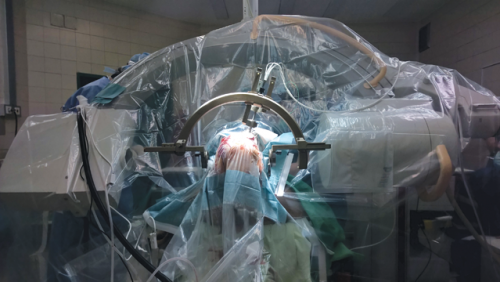 Sztereotaxiás kerettel végzett Parkinson-kór-műtét. A beteg agyába éber állapotban, a műtét alatt neurológiai vizsgálatokkal ellenőrizve ültetik be a mélyagyi stimulációs elektródákat.
Sztereotaxiás kerettel végzett Parkinson-kór-műtét. A beteg agyába éber állapotban, a műtét alatt neurológiai vizsgálatokkal ellenőrizve ültetik be a mélyagyi stimulációs elektródákat.Fabó Dániel ideggyógyász, az epilepsziás transzlációs kutatási program vezetője röviden összefoglalta a kutatás lényegét.
– Arra keressük a választ, hogyan függnek össze az epilepsziás elektromos jelenség, az alvás, valamint a memória neuronális mechanizmusai. Kutatásainkhoz világszínvonalú, Magyarországon fejlesztett szenzorokat használunk. Ezeknek a mikroelektródáknak a segítségével vizsgáljuk az agykéreg működését akár idegsejti szinten is, így eddig elérhetetlen, új adatokhoz juthatunk mind az epilepsziás működészavar, mind az adott agyterület ép működésének a megértésében. Ha meg akarjuk érteni, hogyan szerveződnek a rohamok, ahhoz meg kell értenünk azt is, hogyan torzul az egészséges működés a betegség következtében. A legfontosabb, amit vizsgálunk, az alvás, mivel az epilepsziás működési zavar szervesen összefügg az alvás alatti EEG jelenségekkel, és erősen kapcsolódik a memóriafunkciókhoz. Ahhoz, hogy egy emlékünk kialakuljon, valaminek tartósan meg kell változnia az agykéregben, azaz plasztikusan át kell alakulnia a működésének. Azt tapasztaljuk, hogy a betegség is azokat a neuronális mechanizmusokat használja az epilepsziás rohamok kialakulása során, amelyek az alvás és a memória kialakulásában fiziológiásan az agykéregben működnek.•


























